Besser Leben
Mit NDO
Bei Ihnen wurde eine neurogene Blasenfunktionsstörung diagnostiziert oder Sie sind Elternteil / Angehöriger eines Menschen mit dieser Erkrankung? Dann sind Sie hier, im Infoportal rund um das Thema neurogene Detrusorüberaktivität (NDO), genau richtig.
Neurogene Detrusorüberaktivität
Was ist das überhaupt?
Ursache einer neurogenen Blasenfunktionsstörung
Der neurogenen Detrusorüberaktivität Durch eine Schädigung des Nervensystems ausgelöste neurogene Blasenfunktionsstörung. Die Funktionsstörung kann zum unwillkürlichen Zusammenziehen des Blasenmuskels führen, wodurch es zu unfreiwilligem Harnabgang (Inkontinenz) kommen kann. (NDO) liegt eine Schädigung des Nervensystems zugrunde. Diese kann verschiedene Ursachen haben, u. a.: 1–3
TIPP: Sie erhalten Erklärungen zu Fachwörtern, an denen dieses steht.
Bitte beachten Sie, dass die hier enthaltenen Informationen lediglich als Orientierungshilfe dienen und das ärztliche Gespräch nicht ersetzen können.
Querschnittlähmung, z. B. infolge einer unfallbedingten Rückenmarksverletzung
ca. (280-900/Mio.) Menschen/Mio. Einwohner in Deutschland (2015)4
Erkrankungen wie Schlaganfall, Multiple Sklerose, Morbus Parkinson, Diabetes mellitus
Angeborene Fehlbildung des Rückenmarks (Spina bifida, Angeborene Fehlbildung der Wirbelsäule, ausgelöst durch eine Neuralrohrfehlbildung während der Embryonalentwicklung. auch „offener Rücken“ genannt)
ca. 3–4 Neugeborene jährlich/10.000 Geburten weltweit5
Dabei stellen Unfälle mit traumatischen Querschnittlähmungen weltweit die häufigste Ursache (50 %) aller erworbenen Rückenmarksverletzungen dar.6
Neurogene Blase oder wie heißt das nochmal?
„Neurogene Detrusorüberaktivität“ ist ein sehr komplexer Begriff. Deshalb wird diese Begleiterkrankung von Patienten auch oft anders bezeichnet, u. a.:
Schon gewusst?
- Neurogene Blase
- Überaktive Blase
- Spastische Blase
- Neurogene Blasendysfunktion
- Neurogene Blasenfunktionsstörung
- Neurogene Blasenentleerungsstörung
- Neurogene Harnspeicherstörung
- Neurogene Dysfunktion des unteren Harntraktes
- Neurogene Blase
- Überaktive Blase
- Spastische Blase
- Neurogene Blasendysfunktion
- Neurogene Blasenfunktionsstörung
- Neurogene Blasenentleerungsstörung
- Neurogene Harnspeicherstörung
- Neurogene Dysfunktion des unteren Harntraktes
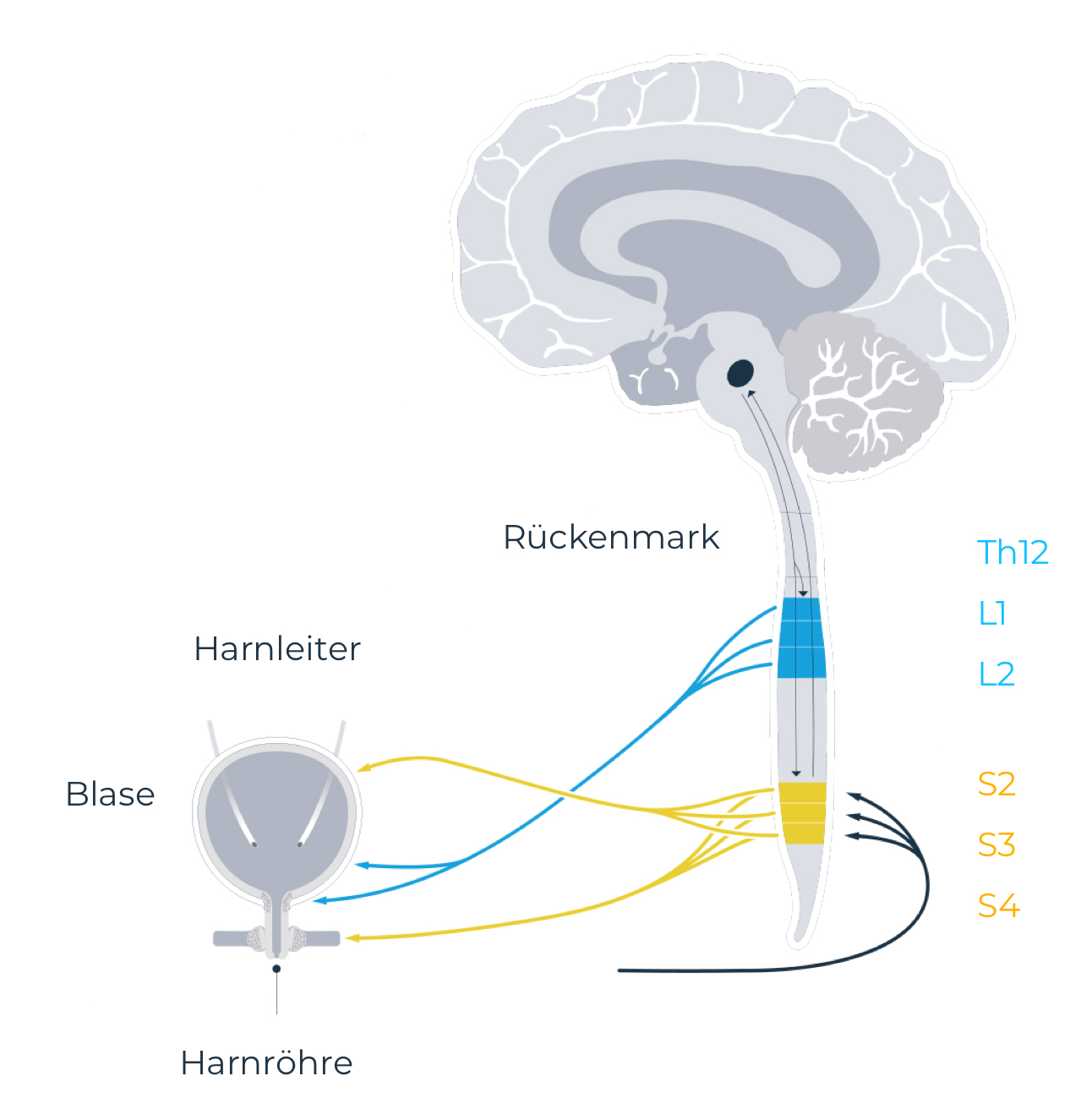
Neurogene Blasenentleerungsstörung durch Rückenmarksverletzung
Querschnittlähmung
Schon gewusst?
NDO-Checkliste
Ist Ihre Blase wirklich gut eingestellt?
Erfassen Sie Ihre Symptome und besprechen Ihren Gesundheitszustand mit Ihrem Arzt.

Folgen und Therapieziel
Was kann man tun?
Das führt zu einer Blasenfunktionsstörung, bei der die Speicherung des Urins und die Entleerung der Blase (Miktion) nicht mehr bewusst kontrolliert werden können.
Das unwillkürliche Zusammenziehen (Spasmen) und/oder eine Überfüllung der Harnblase können dazu führen, dass Harn zurück in die Nieren gedrückt wird, wodurch diese geschädigt werden können.
Ziele der Behandlung der neurogenen Blase sind das Zusammenziehen des Blasenmuskels (Detrusor) zu verhindern und dadurch den Druck in der Blase zu senken. Dadurch können die Nieren langfristig geschützt werden. Ebenfalls können symptomatische, fieberhafte Harnwegsinfekte vermieden und die Kontinenz gefördert werden.
Therapieoptionen nach Leitlinien 1, 5, 8
Transdermal Die Therapie der ersten Wahl sind Antimuskarinika (Anticholinergika). Wenn Patienten mit oralen Anticholinergika nicht gut eingestellt werden können oder diese nicht vertragen, kann die transdermale Therapie eine Option darstellen. Das Anticholinergikum Oxybutynin kann unter anderem transdermal, also in Form eines Pflasters über die Haut aufgenommen werden.
Pflaster mit Antimuskarinikum zur Anwendung auf der Haut (z. B. Bauch, Hüfte, Gesäß)
Oral Die Therapie der ersten Wahl sind Antimuskarinika (Anticholinergika). Dazu gehören z. B. die Wirkstoffe Oxybutynin, Propiverin, Trospiumchlorid.
Diese können oral, also in Form von Tabletten eingenommen werden. Wenn Patienten mit oralen Anticholinergika nicht gut eingestellt werden können oder diese nicht vertragen, kann die intravesikale oder transdermale Therapie mit einem Anticholinergikum eine Option darstellen.
Die orale Einnahme von selektiven a-Blockern (z.B. Alfuzosin, Tamulosin, Terazosin) stellt eine Therapieoption zur Senkung des Auslasswiderstands dar.
(Tablettenform)
Antimuskarinika und Selektive α- Blocker
Intravesikal Die Therapie der ersten Wahl sind Antimuskarinika (Anticholinergika). Wenn Patienten mit oralen Anticholinergika nicht gut eingestellt werden können oder diese nicht vertragen, kann die intravesikale Therapie eine Option darstellen. Das Anticholinergikum Oxybutynin kann unter anderem intravesikal, also direkt über die Harnröhre in die Blase verabreicht werden.
Instillation eines Antimuskarinikum direkt in die Blase
Siehe auch Anleitung zur Instillation
Injektion Wenn die Therapien der ersten Wahl ausgeschöpft sind, kann eine zusätzliche oder alleinige Behandlung mit einem Arzneimittel in Erwägung gezogen werden. Dabei wird Botulinumtoxin A (Botox®) direkt in den Blasenmuskel injiziert.
Dieser Eingriff muss nach einer gewissen Zeit, die der Arzt mit Ihnen bespricht, wiederholt werden.
Minimalinvasives Verfahren mittels Injektion in den Blasenmuskel (Detrusor)
Operativ Als letzte Maßnahme können operative Eingriffe, z.B. am Blasenhals und der Harnröhre, durchgeführt werden.
Operative Eingriffe, u. a. am Blasenhals und der Harnröhre
Anleitung zur Instillation
In diesem Video erklären wir Schritt für Schritt die Handhabung der Fertigspritze mit Instillationslösung ohne separaten Adapter.
Auf einen Blick
Hier finden Sie weitere Informationen und Anregungen zu unterschiedlichen Bereichen der neurogenen Detrusorüberaktivität (NDO).

Wie meistert man die Herausforderungen im Alltag mit NDO?
Welche Punkte sollte ich beim Arztgespräch ansprechen?
Was ist eine Urodynamik (Blasendruckmessung) und welche Bedeutung hat sie bei der NDO?
Download
Hier finden Sie Materialien zur neurogenen Detrusorüberaktivität (NDO) zum Download.
Finden Sie Experten
in Ihrer Nähe
Über den „NDO-Wegweiser“ finden Sie in Ihrer Umgebung Experten, Kliniken und Einrichtungen, die sich auf die Behandlung einer NDO spezialisiert haben.
Referenzen
- Stein R. et al., Diagnostik und Therapie der neurogenen Blasenfunktionsstörungen bei Kindern und Jugendlichen mit spinaler Dysraphie. S2k-Leitlinie der AWMF. Update 2019.
- Böthig R. et al., Neuro-urologische Diagnostik und Therapie bei Funktionsstörungen des unteren Harntrakts nach einer Rückenmarkschädigung: S2k-Leitlinie der Deutschsprachigen Medizinischen Gesellschaft für Paraplegie (DMGP), AWMF-Register Nr: 179/001. Urologe A. 2017; 56(6):785-792.
- Haensch C.A. et al., Diagnostik und Therapie von neurogenen Blasenstörungen. Deutsche Gesellschaft für Neurologie. 2020. S1-Leitlinie, Leitlinien für Diagnostik und Therapie in der Neurologie.
- Thietje R. et al., Klinische Psychologie bei Querschnittlähmung: Psychologische und psychotherapeutische Interventionen bei psychischen, somatischen und psychosozialen Folgen. Springer-Verlag Wien. 2015. ISBN 978-3-7091-1601-2.
- Blok B. et al., EAU Guidelines on Neuro-Urology. EAU Guidelines. Edn. presented at the EAU Annual Congress Amsterdam 2020. ISBN 978-94-92671-07-3.
- Hamid R. et al., Epidemiology and pathophysiology of neurogenic bladder after spinal cord injury. World J Urol. 2018; 36(10):1517-1527.
- Trepel M., Neuroanatomie: Struktur und Funktion. Urban & Fischer Verlag/Elsevier GmbH. 2008. ISBN 978-3-437-41298-1.
- Arbeitskreis Neuro-Urologie der DMGP, S2k-Leitlinie, Neuro-urologische Versorgung querschnittgelähmter Patienten. AWMF: 179-001. Stand 03/2016.
Bitte beachten Sie, dass die hier enthaltenen Informationen lediglich als Orientierungshilfe dienen und das ärztliche Gespräch nicht ersetzen können.